Интервью с Т. Д. Абуговой, одним из ведущих в России экспертов по проблеме кератоконуса
Кератоконус — заболевание отнюдь не новое, и тем не менее оно по сей день вызывает немало вопросов даже у специалистов. Для того чтобы расставить все точки над «i», мы встретились с Тамарой Давыдовной Абуговой — кандидатом медицинских наук, главным врачом группы компаний «Оптик Сити», членом координационного совета Российской ассоциации специалистов по контактной коррекции зрения (РАСККЗ) и одним из ведущих в нашей стране экспертом по проблеме кератоконуса с более чем сорокалетним опытом научной и практической работы в данном направлении.— Здравствуйте, Тамара Давыдовна. Не могли бы вы рассказать, что представляет собой такое заболевание, как кератоконус, и какую опасность оно в себе таит?
— Кератоконус – это заболевание дистрофического характера, связанное с нарушением обменных процессов в роговице и проявляющееся как изменение формы роговицы, а именно она вытягивается вперед в виде конуса. Заболевание начинается как обычная близорукость, а потом к ней «присоединяется» астигматизм, которого раньше не было. Данные измерения рефракции часто меняются в течение короткого интервала времени – дней, недели, что вызывает трудности в подборе обычных очков. Зрение в этот период хорошо корригируют контактные линзы, иногда даже стандартные, но в большинстве случаев – специальные. К сожалению, болезнь отличается прогрессирующим течением, которое наиболее выражено примерно в первые 10 лет с начала заболевания. Слово «опасность» я бы не стала употреблять при этом заболевании, напротив, кератоконус следует отнести к заболеваниям, при которых всегда возможна помощь.
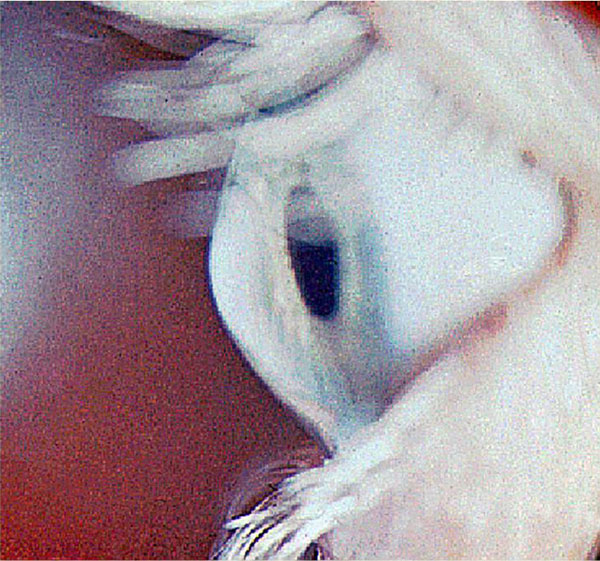
Кератоконус – центральная дистрофия роговицы, сопровождающаяся характерной конусовидной деформацией
— Как часто диагностируется кератоконус в наши дни и есть ли какая-то статистика по России? Какие факторы могут спровоцировать возникновение данного заболевания? Можем ли мы говорить о том, что это болезнь экономически развитых стран? — Лет тридцать назад кератоконус считался очень редким заболеванием. Цифры значительно варьировали, но писали о частоте от 1 к 100000 до 1 к 10000 населения. В настоящее время многие российские и зарубежные офтальмологи отмечают значительное увеличение частоты встречаемости этого заболевания. Конечно, играет роль улучшение диагностики и бОльшая информированность офтальмологов о кератоконусе, но есть основания думать, что рост числа случаев заболевания тоже имеет место. Этиопатогенез кератоконуса в наши дни не считается окончательно изученным, тем не менее проведенные нами исследования убедительно доказали, что процесс не является местным. Причем начало, прогрессирование и прекращение прогрессирования кератоконуса на любой стадии зависит от изменений в организме человека. Неблагоприятных факторов сегодня достаточно. Это состояние хронического стресса, любые перегрузки организма, как физические, так и умственные, ибо они ослабляют сопротивляемость организма, а также неблагоприятная экология. Этих факторов существенно больше в экономически развитых странах. Еще в предыдущие годы много говорили о роли повышенной инсоляции, поскольку обнаруживали большую частоту встречаемости кератоконуса у жителей горных районов, но более правильно связывать этот факт с частыми родственными браками, например на Кавказе.
— Интересно, а может ли человек сам заподозрить у себя кератоконус? На что обычно жалуются страдающие им пациенты?
— Я уже назвала часть признаков, которые может заметить и сам пациент, и его родители, поскольку чаще всего болезнь начинается в подростковом возрасте – в 13–15 лет. Это миопия, причем несимметрично нарастающая на двух глазах, и как следствие – жалобы на снижение качества зрения; кроме того, появление астигматизма, сложности с подбором очков и своеобразное «двоение» – многоконтурность предметов, а также появление кругов светорассеяния вокруг источников света.
— Насколько трудной является диагностика кератоконуса? Какой из методов его диагностики является на сегодняшний день наиболее достоверным?
— Диагностика выраженных стадий кератоконуса не представляет трудностей, если врач знает, что такое заболевание существует. Гораздо сложнее выявлять субклинические формы, которые практически являются промежуточными между нормой и истинным кератоконусом. Их диагностика требует использования всех существующих методов исследования. Этих форм много, и они могут оставаться стабильными всю жизнь пациента, если их «не трогать» – например, не делать пациенту кераторефракционных операций. После операции у такого пациента имеется высокий риск развития вторичного ятрогенного кератоконуса, поэтому в последние годы очень тщательно обследуются пациенты, которым планируется хирургическое вмешательство на роговице. Для диагностики кератоконуса, особенно начиная со второй стадии болезни, достаточна биомикроскопия роговицы. Этим методом владеет любой офтальмолог. Хорошо, конечно, иметь кератотопограф – на этом приборе получаются очень характерные картины, на которых увидеть признаки деформации роговицы может даже человек без специальной подготовки.
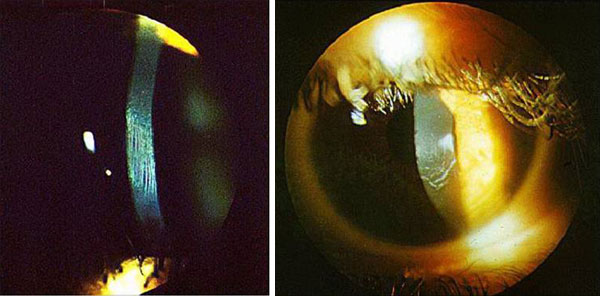
Биомикроскопия роговицы при кератоконусе
— Может кератоконус быть врожденным?
— Врожденный кератоконус описан в литературе, но встречается очень редко и в комплексе с другой тяжелой врожденной патологией у слабовидящих или практически слепых детей. Я видела только одного такого пациента: кератоконус был выявлен у ребенка 16 лет, когда он осложнился острым кератоконусом и потребовал консультации и лечения.
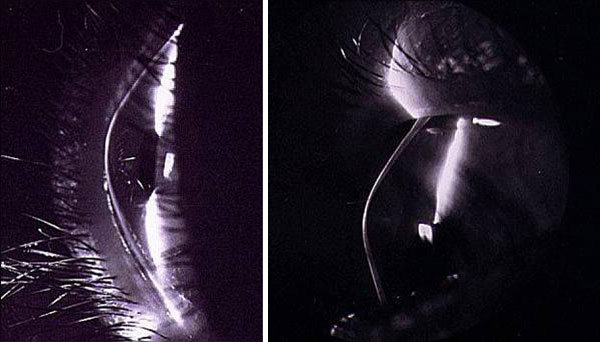
Фотощелевой срез роговицы
— Наследуется ли это заболевание?
— При кератоконусе возможна наследственная предрасположенность к развитию болезни. Но хотя и описаны случаи доминантного и рецессивного наследования, случаи заболевания в одной семье и даже выявление кератоконуса у однояйцовых близнецов, следует помнить, что такие случаи очень редко. По данным моего статистического анализа – 26 семей за 44 года наблюдения более шести тысяч пациентов – получается риск наследования 0,004 процента.
— Является ли кератоконус системным заболеванием и люди каких возрастных групп наиболее ему подвержены?
— Вопрос о системном характере кератоконуса требует дополнительных исследований, и некоторые предпосылки к таким исследованиям имеются. Например, известна частота встречаемости у пациентов с кератоконусом аллергических, эндокринных, аутоиммунных и других заболеваний. Нами при кератоконусе выявлены изменения в регуляторной метасистеме, которая включает в себя нервную, эндокринную, иммунную системы и соединительную ткань. Надеюсь, что эти работы будут продолжены. Если не говорить о врожденном и вторичном кератоконусе, то я уже сказала, что кератоконус начинается в 13–15 лет; правда, может начаться и после 20 и 30 лет, и тогда он меньше прогрессирует. Прогрессирование болезни длится около 10 лет и резко замедляется после 30 лет. Помощь пациенту, как правило, требуется в течение всей дальнейшей жизни.
— Каковы методы лечения кератоконуса и от чего зависит их выбор?
— При кератоконусе в оказании помощи пациентам есть две основные задачи: первая – обеспечить высокую остроту зрения, максимально возможное качество изображения и уменьшить зрительное утомление, а вторая – замедлить прогрессирование болезни. Для выполнения этих задач применяются все существующие методы лечения и реабилитации пациентов с кератоконусом. В разных стадиях болезни врачу важно выбрать оптимальный метод реабилитации.
— Каковы преимущества контактных линз как способа коррекции зрения пациентов с кератоконусом перед очками?
— Контактные линзы у пациентов имеют преимущества перед очками: они в значительной степени компенсируют оптические аберрации (причина снижения качества зрения), уменьшают зрительное утомление и повышают работоспособность. Острота зрения в них всегда выше, чем в очках, причем она может быть высокой даже тогда, когда очки уже не помогают. Несмотря на это, мы всегда стараемся подобрать пациенту и контактные линзы, и очки, если подбор последних возможен.
— Какие типы контактных линз применяются при кератоконусе и от чего зависит их выбор?
— В настоящее время мы применяем при кератоконусе жесткие газопроницаемые и специальные мягкие контактные линзы разработанных нами конструкций – эти работы проводились в МНИИ ГБ имени Гельмгольца при моем участии и были значительно усовершенствованы в дальнейшем, а иногда используем систему piggy-back – жесткая линза на стандартной МКЛ. Склеральные линзы мы не подбираем, но в редких случаях, когда они требуются, направляем пациентов к другим специалистам, с которыми сотрудничаем. Комбинированные линзы, разработанные в России еще в 1970 году Анатолием Александровичем Киваевым, Владимиром Александровичем Барковым, многократно дорабатывались за рубежом, но и на сегодняшний день не являются оптимальными для практического применения. Выбор контактных линз для пациента всегда индивидуален и зависит от многих факторов: сложности формы роговицы, максимальной остроты зрения в разных типах контактных линз, индивидуальной переносимости линз пациентом. Для получения хорошего результата при подборе контактных линз приходится надевать на глаз разные варианты линз и учитывать результаты.
— По какому плану вы в «Оптик Сити» подбираете линзы пациенту?
— В нашей практике при подборе контактных линз используются собственные авторские разработки. Обследование пациента включает в себя исследование остроты зрения, авторефрактометрию, компьютерную аккомодографию – без коррекции и в дальнейшем с подобранной коррекцией, подбор очковой коррекции, аберрометрию, компьютерную кератотопографию. По полученным топограммам всем пациентам проводится расчет индивидуальных линз с помощью нашей компьютерной программы ТОР-К, а также определяется тип кератоконуса и показатель TiSA для оценки прогрессирования кератоконуса в динамике. Параметры ЖКЛ и МКЛ уточняются с помощью разработанных нами пробных наборов линз, последняя версия которых передана в промышленное производство вологодскому заводу «Конкор». Там же изготавливаются и контактные линзы для наших пациентов. При повторном визите пациента проводится тот же комплекс исследований. Оценка данных о прогрессировании кератоконуса в динамике служит основой для решения вопроса о необходимости изменения параметров контактных линз и корректировки назначенного медикаментозного лечения.
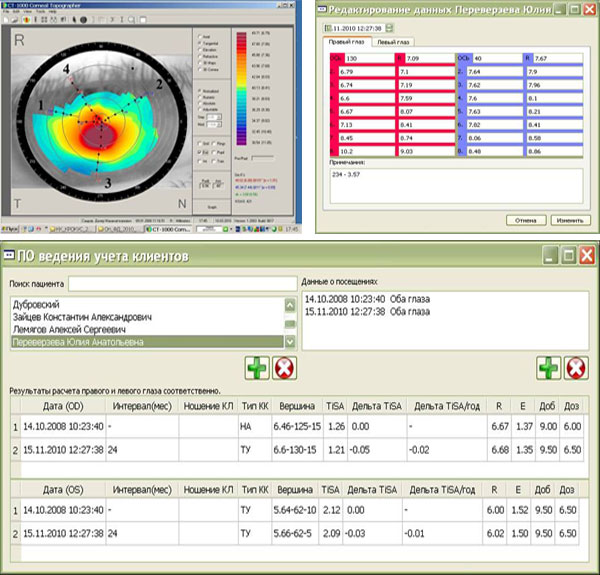
Оценка прогрессированя кератоконуса и расчет индивидуальных жестких контактных линз
— В каких случаях имеет смысл предпочесть консервативному лечению кератоконуса хирургическое? К каким хирургическим операциям прибегают при кератоконусе и чем они чем различаются? Можно ли говорить о том, что после успешно сделанной операции пациенту уже не понадобится очковая и контактная коррекция?
— Основной операцией, которая проводится пациентам с кератоконусом, является кератопластика – пересадка роговицы. Она показана пациентам с низкой остротой зрения в контактных линзах в случаях, когда линзы не удается подобрать из-за сложной формы роговицы или если они плохо переносятся пациентом. Раннее назначение операции нецелесообразно, так как из-за послеоперационного астигматизма высокой степени в большинстве случаев снова приходится использовать коррекцию контактными линзами или очками. Более простые операции, такие как кросс-линкинг и кераринг, которые предлагаются сегодня всем пациентам с кератоконусом, к сожалению, проводятся гораздо чаще, чем это требуется на самом деле. Так, кросс-линкинг, направленный на задержку прогрессирования кератоконуса за счет увеличения толщины роговицы, нередко назначается пациентам, у которых прогрессирование болезни уже прекратилось. Не учитывается, что кератоконус не чисто местный процесс. Нет убедительных статистических данных о задержке прогрессирования кератоконуса в результате операции. Кроме того, имеющаяся после операции в течение шести–восьми месяцев эпителиопатия роговицы не позволяет пациенту использовать контактные линзы. В единичных случаях встречаются серьезные осложнения операции, вплоть до потери глаза. Острота зрения после этой операции не повышается. Кераринг, или имплантация интрастромальных колец, которые вводят в роговицу для улучшения ее формы и облегчения подбора контактных линз, нередко приводят к такой форме роговицы, при которой подбор контактных линз становится еще более трудным, а иногда и невозможным. Обе описанные операции недостаточно учитывают и врачебный принцип «не навреди», так как после кросс-линкинга мы уже наблюдаем появление в роговице помутнений, а введение в роговицу с дистрофическим процессом инородного тела по определению не может быть для нее полезным.
— Можно ли при кератоконусе заниматься спортом?
— Вопрос о занятиях спортом при кератоконусе должен учитывать два момента. Во-первых, при выраженных его стадиях уменьшается толщина роговицы в области вершины. И хотя ни мы, ни другие специалисты не наблюдали разрыва роговицы при кератоконусе и в литературе такие случаи не описаны, некоторая разумная профилактика в Ш-IV стадиях болезни целесообразна. Во-вторых, при кератоконусе встречается ПВХРД (периферическая витреохориоретинальная дистрофия. – Примеч. ред.) со всеми характерными изменениями, требующими лазеркоагуляции и особого режима для профилактики отслойки сетчатки. Поэтому все пациенты с кератоконусом должны обследоваться грамотным офтальморетинологом.
— Можно ли при кератоконусе служить в армии? А управлять транспортным средством?
— От службы в армии пациенты с кератоконусом должны освобождаться, так как в приказ входит формулировка об освобождении от службы пациентов с прогрессирующими дистрофическими заболеваниями. Разрешение на вождение автомобиля должно определяться длительностью использования очков и контактных линз в течение дня и полученной остротой зрения. Думаю, что адекватным пациентам любительское вождение можно разрешить. Но эти вопросы, как известно, окончательно решает специальная водительская комиссия.
— Всегда ли можно помочь человеку с кератоконусом?
— Практически всегда.
Мы благодарим Тамару Давыдовну за интересное интервью и желаем нашему авторитетному эксперту дальнейших успехов в ее непростой, но очень важной деятельности.
Беседовала Елена Чуланова
